研究
研究

vol. 37
生命理工学院 生命理工学系 教授
粂昭苑(Shoen Kume)
現在、糖尿病の新たな治療法として期待されている再生医療。インスリンを分泌する膵臓のβ細胞を試験管の中で作り、移植しようというものだ。そのβ細胞を、ES細胞(胚性幹細胞)やiPS細胞(人工多能性幹細胞)から作製する研究に取り組んでいるのが、生命理工学院の粂昭苑教授だ。

糖尿病は、血糖値を下げる働きをするインスリンの不足によって引き起こされる病気だ。インスリンは、膵臓の膵島の中にあるβ細胞から分泌されるホルモンで、そのため、糖尿病は、β細胞の機能不全などが原因とされている。
現在、インスリン依存的な糖尿病の治療法として、インスリン注射が行われるが、重篤な患者には膵臓や膵島の移植が適用となる。しかし、移植においてはドナー不足が深刻な問題となっている。このような中、期待されているのが、β細胞を試験管の中で作って移植する再生医療だ。そして、そのβ細胞を、ES細胞やiPS細胞から作製する研究に取り組んでいるのが、生命理工学院の粂昭苑教授である。
粂は、この研究を始めたきっかけをこう振り返る。「私は博士課程のときに、『発生生物学』の研究を始めました。これは、多細胞生物の発生に関する学問分野で、受精卵がどうやって器官や臓器へと分化していくのかを研究するというものです。最初は、受精した直後、体の軸(背中とおなかの違い)がどのようにして出来てくるかについて研究していましたが、1999~2002年に米ハーバード大学に留学したのを機に、膵臓に関する発生の研究を始めました」
粂が膵臓に的を絞った理由は、留学した研究室の教授の2人のお子さんが1型糖尿病を患っていたため、教授が膵臓に関する発生の研究を始めたところだったからだ。そこで、粂自身も膵臓の発生について調べてみたところ、ほとんど研究が進んでいないことがわかった。「それならば、自分がこの研究を進めよう」と決意したのである。そして、2002年に帰国後、2014年まで在籍した熊本大学発生医学研究所で、研究を本格的に開始した。
膵臓の発生研究に当たっては、体内から膵臓の成体幹細胞※1を取り出し、増殖していく過程を観察するという方法がある。しかし、組織には、日常的に再生するものとそうでないものがあり、膵臓は盛んに再生する組織ではないため、粂は、成体幹細胞を使うのはむずかしいと考え、ES細胞とiPS細胞を使う方法を選んだ。
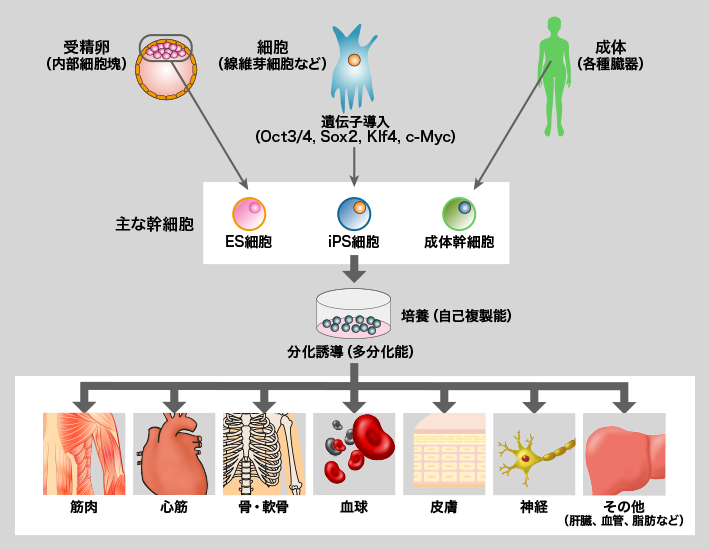
幹細胞にはES細胞、iPS細胞、成体幹細胞がある
まず、膵臓の発生過程を観察する上では、細胞がどのような遺伝子を発現させることで、膵臓になるのかを丹念に調べていく必要があった。膵臓をES細胞/iPS細胞から作製する場合、図1のようなプロセスをたどる。まず、ES細胞/iPS細胞から内胚葉が作られ、膵臓の前駆細胞が作られる。膵臓の前駆細胞とは、膵臓になることが決まっている細胞のことだ。さらに、膵臓の前駆細胞から内分泌前駆細胞が作られ、それがβ細胞などに分化する。
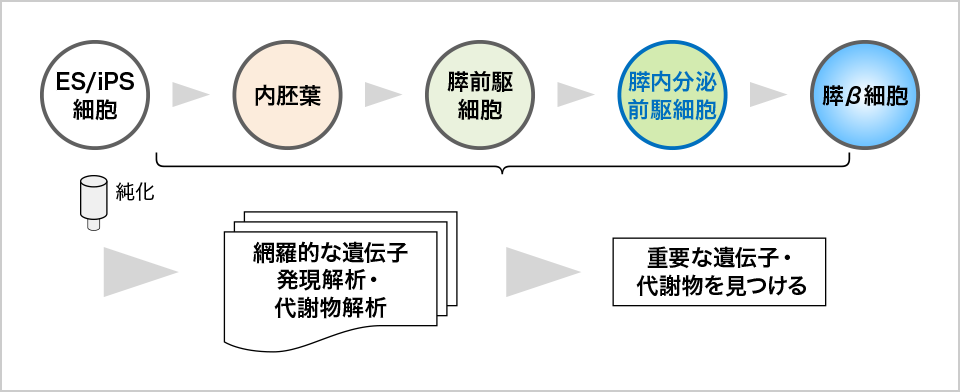
図1. 膵臓をES/iPS細胞から作製するプロセス
たとえば、膵臓の前駆細胞では、PDX1と呼ばれる遺伝子が働くことが知られている(図2)。そこで、粂は、マウスのES細胞/iPS細胞を使い、PDX1などの遺伝子を目印に、膵臓の前駆細胞を追跡することにした。
具体的には、PDX1が発現した際、緑色の蛍光タンパク質(GFP)が作られるようにすることで、膵臓の前駆細胞が蛍光を出すようにした。これにより、細胞が緑色に光るかどうかを調べるだけで、膵臓前駆細胞への分化を判別できるようになった(図3)。
「試行錯誤の結果、2008年頃に、マウスのES細胞/iPS細胞から、膵臓の前駆細胞を効率よく作製することに成功しました。細胞が緑色に光り出す瞬間を見たときの感動は、今でも決して忘れません」と粂は振り返る(動画)。この成果は、新聞で広く報じられた。
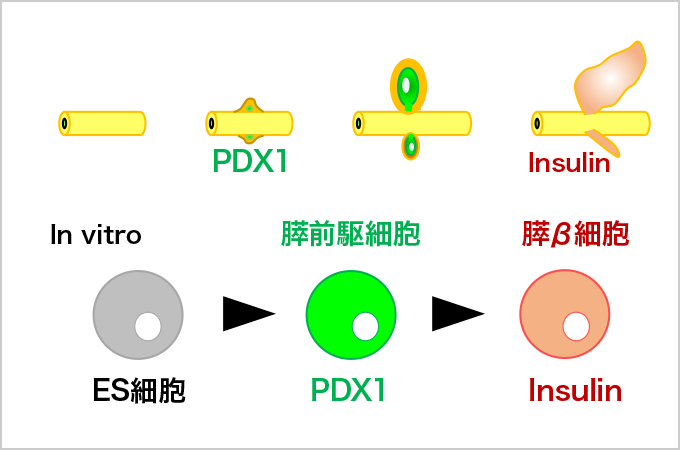
図2. ES細胞から膵への分化誘導
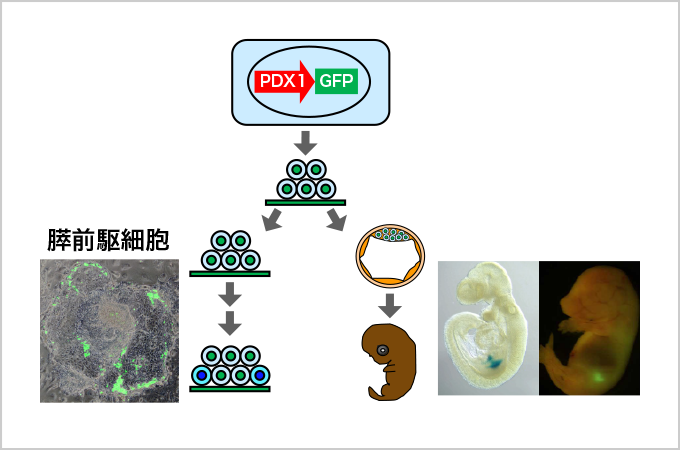
図3. 発生・分化を試験管内で可視化
粂研究室で取得した膵臓前駆細胞の分化誘導の様子
粂は、β細胞を作製すべく、内分泌前駆細胞からβ細胞への分化が促進される条件を調べる研究に本腰を入れ始めた。
「ある種の低分子化合物を加えると、細胞の分化が促進されることが知られています。しかし、すでに知られている化合物では、思うようにβ細胞への分化を促進できないため、共同研究している京都大学の教授が保有している『ケミカルライブラリー』を活用しました。これは、作用機序がわかっている低分子化合物のライブラリーで、どれも薬剤として市場に出回っているものです」と粂は説明する。
通常、薬剤は、私たちの体内の酵素や受容体といった特定の標的分子に作用することで効果を発揮する。作用機序とは、薬剤がどの標的分子に結合して治療効果を発揮するかということだ。作用機序がわかっているケミカルライブラリーを使うことで、β細胞の分化に関与する分子の絞り込みが容易となる(図4)。
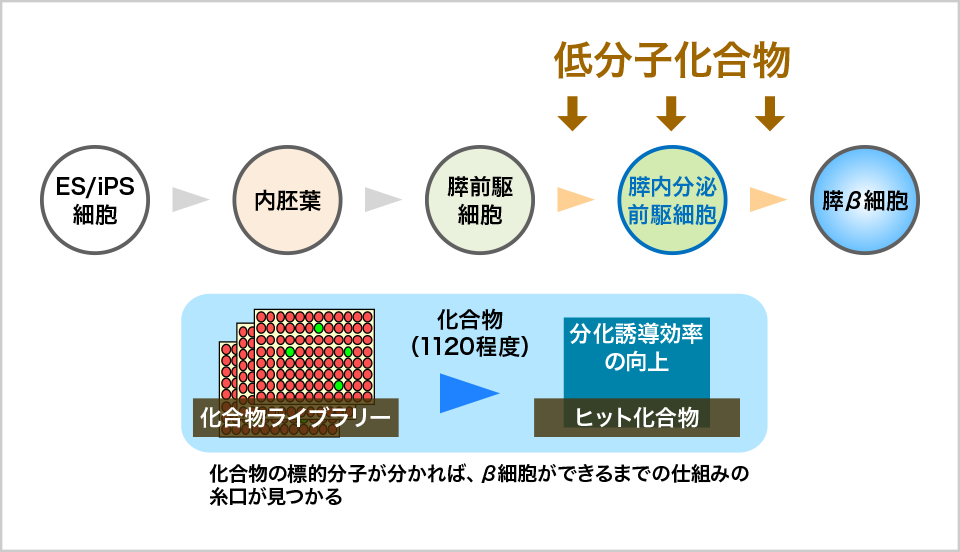
図4. 分化を促進する化合物を探索し、未知な作用機序を発見
粂は、ケミカルライブラリーに収められている約1120種類の化合物を1つずつ培地※2に添加し、β細胞への分化を促進する化合物を探索していった。
その結果、非常に興味深いことが明らかとなった。細胞内小胞型輸送体(VMAT2)を阻害するテトラベンナジン(TBZ)という化合物が、細胞内のドパミンを減らし、β細胞への分化を促進する作用があることを突き止めたのだ。
実際、TBZともう一つの別の化合物を入れてマウスのES細胞から膵島細胞を分化させて、それを糖尿病マウスに移植してみたところ、マウスの血糖値が改善したことも確かめられた。
その後、粂は、β細胞の増殖が促進されるような条件を調べる研究を進めた。その結果、今度はドンペリドン(DPD)というドパミンD2受容体を阻害する化合物が、β細胞の脱分化を抑制することで、β細胞の能力を維持させる作用があることを突き止めた。

一方、正常な細胞を作製する上では、細胞にアミノ酸などの栄養を与える培地が重要であることもわかってきた。ES細胞/iPS細胞には、分化指向性があることが知られている。すなわち分化させる方向性によっては、あまり分化しない細胞株とよく分化する細胞株がある。未分化の細胞が残ってしまうと、それが腫瘍を作る危険性があるため、未分化の細胞を残さないことが、再生医療を行っていく上では肝心なのだ。
「20種類あるアミン酸を1つずつ抜いた培地を用意して、細胞を育ててみました。すると、面白いことに、アミノ酸の一種であるメチオニンを除去した培地では、未分化の細胞が選択的に殺されることがわかったのです。以前、マウスのES細胞を使った実験では、アミノ酸の一種であるスレオニンがないと死滅してしまうことがわかっていました。そこで、ヒトのES細胞を使って試したところ、ヒトの場合はメチオニンが不可欠であることがわかりました」
粂の研究室で開発した方法では、メチオニンを除いた培地で、数時間培養すると、ES細胞/iPS細胞が分化しやすくなると同時に、未分化の細胞だけが死滅し、結果的には、β細胞になりやすくできたのだ。
「このように、培地を工夫することで、未分化の細胞がない細胞集団を効率良く作製できることがわかったのです」
さらに粂は、 2019年1月、第一三共、三菱UFJキャピタルと共同で、iPS細胞由来のインスリン産生細胞に関するオープンイノベーション研究を開始した。これは、粂の研究室で開発した、ヒトiPS細胞から膵臓のβ細胞を効率良く作製する方法と、第一三共の技術を融合させることで、生体内のβ細胞に近い、iPS細胞由来のインスリン産生細胞について、性能向上と作成方法の改善を図ろうという取り組みだ。重症の1型糖尿病への革新的な治療法の実現と実用化を目指す。共同研究の期間は3年間だ。
このように、ES細胞/iPS細胞から、移植できる細胞を作ることにより、臓器の発生のメカニズムの解明や再生医療への応用に加え、新たな治療法や薬剤の開発につながることが期待される。
加えて、2型糖尿病の場合、遺伝的な素因が関与していることがわかっているため、患者から細胞を取り出し、iPS細胞を作成する、もしくは細胞/iPS細胞で特定の遺伝子を改変することで、分化したβ細胞が機能不全になりやすくなるかどうかを調べることもできるようになるという。
また、現在、粂は、膵臓以外にも、他の消化器官である肝臓や腸をES細胞/iPS細胞から作製する研究にも取り組んでいる。
そんな粂が最後に、高校生や大学生、若手研究者にメッセージを贈ってくれた。「私は、研究にまい進することで、思いもよらぬ発見に出くわすという経験をしてきました。そのため、若い皆さんには、将来のことを思い悩むよりも、今、研究しているテーマの面白さを追求してほしいと思います。また、私の研究室には、マレーシアやエジプトなど色々な国からの留学生がきていますが、日本人学生の方が、留学に対して後ろ向きであると感じています。それは、日本で高度な研究ができるからでしょうが、留学することで、視野や人脈を広げることができるので、是非挑戦してもらいたいです。また、博士後期課程への進学を躊躇する学生も多いのですが、自分への投資ととらえてほしいですね」

通常は身体の組織に眠っている幹細胞のことで、細胞が死んだり、組織が損傷した際に、新しい細胞を供給したり、組織を再生したりする役割を担っている。幹細胞には他に、ES細胞、iPS細胞がある。
微生物や細胞を培養するために用いる液体や固体の物質。この中には、培養に必要な栄養成分が含まれている。

粂昭苑(Shoen Kume)
生命理工学院 生命理工学系 教授
スペシャルトピックスでは本学の教育研究の取組や人物、ニュース、イベントなど旬な話題を定期的な読み物としてピックアップしています。SPECIAL TOPICS GALLERY から過去のすべての記事をご覧いただけます。
2019年7月掲載